Thoát vị đĩa đệm thắt lưng là nỗi ám ảnh gây đau đớn, tê liệt và ảnh hưởng nghiêm trọng đến sinh hoạt hàng ngày. Đứng trước ngưỡng cửa phòng mổ, hầu hết bệnh nhân đều rơi vào tâm lý lo sợ: "Liệu có nhất thiết phải phẫu thuật? Nếu không mổ thì có bị liệt không?". Tuy nhiên, việc trì hoãn sai thời điểm có thể dẫn đến những biến chứng vĩnh viễn. Bài viết dưới đây sẽ cung cấp cho bạn cái nhìn chuẩn xác nhất về những trường hợp bắt buộc phải phẫu thuật và lộ trình điều trị hiệu quả nhất hiện nay.
Thoát vị đĩa đệm thắt lưng: Khi nào là hồi chuông báo động?
Mặc dù đau lưng là triệu chứng phổ biến, nhưng không phải cơn đau nào cũng đơn thuần là mỏi cơ. Khi đĩa đệm bị tổn thương, nó không chỉ gây đau tại chỗ mà còn tiềm ẩn những nguy cơ nghiêm trọng về thần kinh. Bạn cần đặc biệt chú ý nếu cơ thể xuất hiện các "hồi chuông báo động" sau:
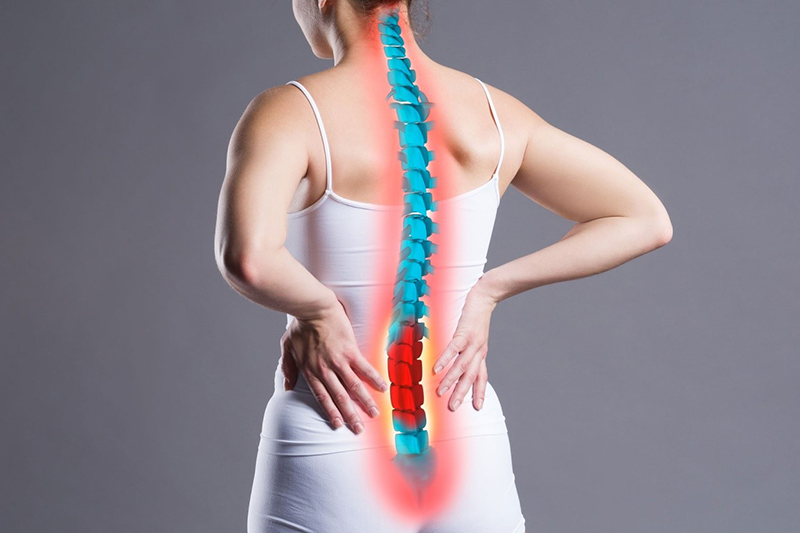
Cơn đau lan tỏa theo hình rễ thần kinh
Khác với đau lưng thông thường, cơn đau do thoát vị thường chạy dọc từ thắt lưng xuống mông, mặt sau hoặc mặt ngoài đùi, lan xuống bắp chân và bàn chân (thường gọi là đau thần kinh tọa). Cơn đau có thể nhói lên như điện giật mỗi khi bạn ho, hắt hơi hoặc thay đổi tư thế đột ngột.
Tình trạng tê bì và mất cảm giác
Đây là dấu hiệu cho thấy rễ thần kinh đang bị chèn ép liên tục. Người bệnh có cảm giác "châm chích" như kiến bò hoặc bị mất cảm giác nóng - lạnh ở một vùng da nhất định trên chân. Nếu vùng tê lan rộng đến vùng háng và cơ quan sinh dục, đây là tình trạng cực kỳ nguy hiểm.
Teo cơ và yếu chi (Dấu hiệu muộn)
Khi dây thần kinh bị chèn ép quá lâu, sự dẫn truyền tín hiệu đến các cơ bị gián đoạn. Bạn sẽ nhận thấy một bên chân nhỏ hơn bên còn lại (teo cơ), hoặc gặp khó khăn khi thực hiện các động tác đơn giản như:
- Nhón gót hoặc đứng bằng gót chân.
- Chân hay bị vấp ngã khi đi bộ do "rơi bàn chân".
- Lực đá chân hoặc leo cầu thang giảm sút rõ rệt.
Rối loạn chức năng bài tiết
Đây là "báo động đỏ" cao nhất. Nếu bạn cảm thấy bí tiểu, đại tiểu tiện không tự chủ hoặc mất kiểm soát cơ vòng, điều đó đồng nghĩa với việc khối thoát vị đang chèn ép nặng nề vào vùng chùm đuôi ngựa. Lúc này, thời gian được tính bằng giờ để tránh tàn phế vĩnh viễn.
Điều trị bảo tồn: Lựa chọn ưu tiên cho 90% người bệnh
Nhiều bệnh nhân mặc định rằng thoát vị đĩa đệm là phải mổ. Tuy nhiên, quan điểm y học hiện đại luôn ưu tiên bảo tồn tối đa cấu trúc cột sống tự nhiên.
Đối tượng lý tưởng cho điều trị không phẫu thuật
Phương pháp này đạt hiệu quả tối ưu cho các giai đoạn:
- Phình hoặc lồi đĩa đệm: Bao xơ vẫn còn nguyên vẹn, chưa bị rách hoàn toàn.
- Chèn ép rễ thần kinh nhẹ: Triệu chứng chủ yếu là đau và tê, chưa có dấu hiệu liệt hay teo cơ rõ rệt.
Lộ trình điều trị "3 chân kiềng"
Để đạt tỷ lệ thành công lên đến 95%, các bác sĩ thường kết hợp đa phương pháp:
- Điều trị nội khoa: Sử dụng thuốc kháng viêm không steroid (NSAIDs), thuốc giãn cơ và vitamin nhóm B giúp giảm sưng viêm tại điểm chèn ép và phục hồi dẫn truyền thần kinh.
- Can thiệp ít xâm lấn (Tiêm phong bế): Dưới hướng dẫn của máy tăng sáng (C-arm), bác sĩ đưa thuốc trực tiếp vào khoang ngoài màng cứng. Phương pháp này giúp giảm đau tức thì, hiệu quả kéo dài 3-6 tháng, giúp bệnh nhân vượt qua giai đoạn đau cấp.
- Vật lý trị liệu & Phục hồi chức năng: Sử dụng máy kéo giãn cột sống để tạo áp suất âm, hỗ trợ đĩa đệm co bớt lại. Kết hợp các bài tập tăng cường nhóm cơ cốt lõi (Core) giúp cột sống vững chãi, giảm tải trọng lên đĩa đệm.

Khi nào phẫu thuật là giải pháp "vàng"?
Phẫu thuật không phải là thất bại của điều trị, mà là một bước ngoặt cần thiết để cứu vãn chức năng vận động.
Chỉ định mổ cấp cứu: Chậm trễ là tàn phế
Bạn phải được đưa đến phòng mổ ngay lập tức nếu:
- Hội chứng chùm đuôi ngựa: Gây rối loạn cơ vòng (đại tiểu tiện).
- Yếu liệt chi cấp tính: Mất khả năng vận động chân đột ngột.
- Cơn đau kháng thuốc: Đau dữ dội đến mức các thuốc giảm đau liều cao (như Morphine) không còn tác dụng.
Chỉ định mổ theo chương trình
Bác sĩ sẽ cân nhắc phẫu thuật khi:
- Thất bại sau 6-8 tuần điều trị nội khoa: Bệnh không thuyên giảm hoặc tái phát ngay khi dừng thuốc.
- Rách bao xơ, nhân nhầy di trú: Khối thoát vị đã rơi ra ngoài bao xơ, nằm ở vị trí mà các phương pháp bảo tồn không thể tác động tới.
- Không dung nạp thuốc: Bệnh nhân gặp tác dụng phụ nặng với thuốc giảm đau (suy thận, viêm loét dạ dày).
Rủi ro nếu trì hoãn phẫu thuật quá lâu
Việc chần chừ không chỉ làm giảm hiệu quả điều trị mà còn đẩy người bệnh vào những tình huống nguy hiểm:
- Rối loạn chức năng cơ vòng: Đây là biến chứng nặng nề nhất khi dây thần kinh bị chèn ép quá mức, gây mất kiểm soát đại tiểu tiện – một tình trạng cực kỳ khó phục hồi.
- Hội chứng chùm đuôi ngựa: Một cấp cứu ngoại khoa thần kinh, nếu không can thiệp kịp thời có thể dẫn đến liệt chi dưới vĩnh viễn.
- Suy giảm chất lượng sống: Những cơn đau mãn tính kéo dài dẫn đến mất ngủ, suy nhược cơ thể và trầm cảm, khiến chi phí điều trị sau này tăng gấp nhiều lần nhưng hiệu quả lại không như ý.
Quy trình phục hồi sau mổ tại Bệnh viện uy tín
Một ca phẫu thuật thành công chỉ đóng góp 50% kết quả; 50% còn lại nằm ở giai đoạn hậu phẫu.
Phục hồi chức năng sớm
Tại các bệnh viện uy tín, quy trình phục hồi bắt đầu ngay từ ngày đầu sau mổ:
- Quản lý đau đa mô thức: Giúp bệnh nhân ít đau, sớm rời giường vận động nhẹ nhàng để tránh dính rễ thần kinh.
- Theo dõi sát sao 24/7: Đảm bảo vết mổ khô, không nhiễm trùng và các dấu hiệu thần kinh phục hồi đúng tiến độ.
- Bài tập cá nhân hóa: Chuyên gia sẽ hướng dẫn tư thế xoay trở người, cách ngồi và đi lại đúng chuẩn để bảo vệ đĩa đệm mới can thiệp.
Dinh dưỡng và lối sống – "Lá chắn" lâu dài
- Chế độ ăn "Vàng": Tăng cường Canxi, Vitamin D3, K2 và Omega-3. Đặc biệt là Collagen Type II để nuôi dưỡng sụn khớp.
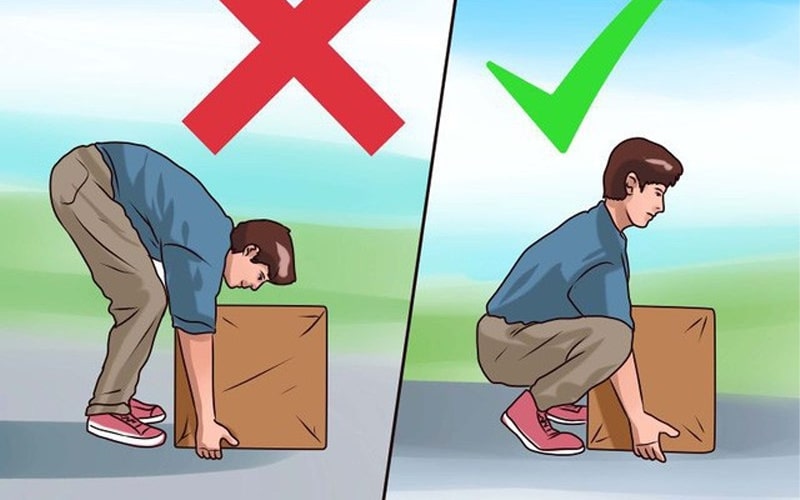
- Nguyên tắc "Lưng thẳng": Luôn giữ cột sống thẳng khi làm việc, tránh cúi người khênh vật nặng tối thiểu 6 tháng sau mổ.
- Tái khám định kỳ: Đây là việc bắt buộc để bác sĩ theo dõi tốc độ lành xương và điều chỉnh cường độ tập luyện.
Kết luận
Thoát vị đĩa đệm thắt lưng không phải là "án chung thân" nếu bạn chọn đúng phương pháp và thời điểm điều trị. Đừng để nỗi sợ phẫu thuật hay sự chủ quan làm mất đi cơ hội hồi phục vận động bản thân.
Tại Bệnh viện 199, chúng tôi thấu hiểu nỗi đau và sự lo lắng của từng bệnh nhân. Với đội ngũ bác sĩ chuyên khoa giàu kinh nghiệm, kết hợp cùng hệ thống trang thiết bị chẩn đoán hình ảnh hiện đại (MRI, CT-Scan) và máy kéo giãn cột sống thế hệ mới, bệnh nhân sẽ được xây dựng lộ trình điều trị cá nhân hóa: từ nội khoa bảo tồn đến phẫu thuật xâm lấn tối thiểu.