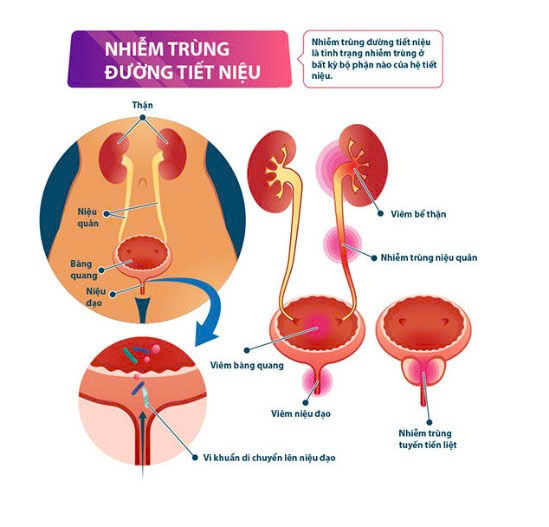
I. TỔNG QUAN
Nhiễm trùng đường tiết niệu (UTI) là một trong những biến chứng chu sinh phổ biến hơn, ảnh hưởng đến khoảng 8% phụ nữ mang thai. Các bệnh nhiễm trùng này bao gồm nhiều mức độ khác nhau, từ nhiễm khuẩn niệu không triệu chứng, viêm bàng quang cấp tính có triệu chứng, đến bệnh nghiêm trọng nhất là viêm thận bể thận. Sự hiện diện của nhiễm trùng đường tiết niệu có liên quan đến các kết quả thai kỳ bất lợi, bao gồm tăng tỷ lệ sinh non và cân nặng sơ sinh thấp. Nhiều nghiên cứu đã chỉ ra rằng sàng lọc và điều trị nhiễm khuẩn niệu không triệu chứng giúp giảm tỷ lệ mắc viêm thận bể thận trong thai kỳ.
Nhiễm trùng đường tiết niệu (UTI) xảy ra khá thường xuyên trong thai kỳ. Hormone thai kỳ làm giãn trương lực cơ niệu quản, làm chậm dòng chảy của nước tiểu. Sự thay đổi này làm nước tiểu mất nhiều thời gian hơn để đi qua đường tiết niệu, khiến vi khuẩn có nhiều thời gian hơn để sinh sôi. Do sự chèn ép của tử cung lên bàng quang, khiến mẹ bầu khó tống xuất hết nước tiểu trong bàng quang. Nước tiểu còn sót lại có thể trở thành nguồn lây nhiễm khi trào ngược từ bàng quang lên niệu đạo, tạo điều kiện thuận lợi cho vi khuẩn phát triển. Vì vậy, khả năng nhận biết, chẩn đoán và điều trị chúng là vô cùng cần thiết đối với những người chăm sóc phụ nữ mang thai.
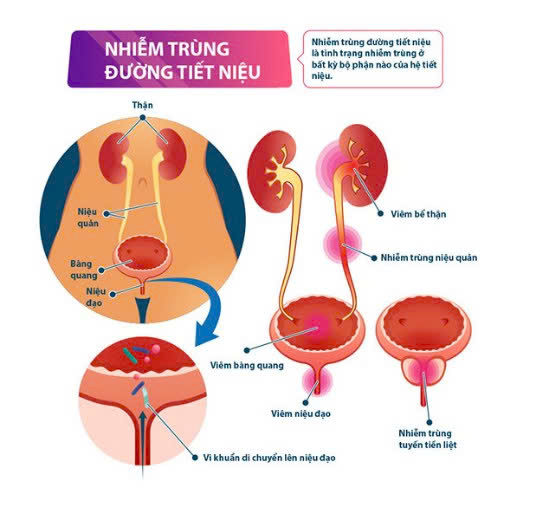
II. DỊCH TỄ HỌC
Trong thai kỳ, một số thay đổi về mặt giải phẫu và sinh lý xảy ra ở đường tiết niệu có thể khiến phụ nữ mang thai dễ bị nhiễm trùng đường tiết niệu (UTI). Sự giãn nở niệu quản do progesterone gây ra, kết hợp với sự chèn ép cơ học của tử cung đang mang thai lên niệu quản, dẫn đến tăng thể tích nước tiểu tồn đọng trong bàng quang và ứ đọng nước tiểu, gây ra hiện tượng trào ngược bàng quang niệu quản. Kết quả là, những thay đổi này làm tăng nguy cơ vi khuẩn xâm nhập và nhiễm trùng ngược dòng.
Tần suất mắc bệnh và các yếu tố nguy cơ
Tần suất mắc chứng nhiễm khuẩn niệu ở phụ nữ mang thai xấp xỉ bằng với phụ nữ không mang thai. Tuy nhiên, nhiễm khuẩn niệu tái phát phổ biến hơn trong thai kỳ. Ngoài ra, tần suất mắc viêm thận bể thận cao hơn so với dân số nói chung, có thể là do những thay đổi sinh lý ở đường tiết niệu trong thai kỳ.
Nhiễm khuẩn niệu không triệu chứng xảy ra ở 2 - 7% phụ nữ mang thai. Tình trạng này thường được phát hiện trong giai đoạn đầu thai kỳ khi bắt đầu chăm sóc tiền sản và chỉ có khoảng ¼ trường hợp được xác định trong tam cá nguyệt thứ hai và thứ ba.
Yếu tố liên quan đến nguy cơ nhiễm khuẩn niệu cao hơn bao gồm tiền sử nhiễm trùng đường tiết niệu trước đó, bệnh tiểu đường từ trước. Nếu không được điều trị, có tới 20 đến 35% phụ nữ mang thai bị nhiễm khuẩn niệu không triệu chứng sẽ phát triển nhiễm trùng đường tiết niệu có triệu chứng, bao gồm viêm thận bể thận trong thai kỳ.
Ước tính viêm bàng quang cấp tính xảy ra ở 1–2% phụ nữ mang thai. Hầu hết các trường hợp viêm thận bể thận xảy ra trong tam cá nguyệt thứ hai và là một trong những nguyên nhân y tế phổ biến nhất gây nhập viện trong thai kỳ. Các đặc điểm lâm sàng có liên quan đến viêm thận bể thận cấp tính trong thai kỳ bao gồm: tuổi <20 năm, chưa sinh con, hút thuốc, đến khám muộn, mang gen bệnh hồng cầu hình liềm và bệnh tiểu đường có từ trước (không phải tiểu đường thai kỳ).
III. VI SINH
Cũng như ở phụ nữ không mang thai, E. coli là tác nhân gây bệnh đường tiết niệu chủ yếu được tìm thấy trong cả nhiễm khuẩn niệu không triệu chứng và nhiễm trùng đường tiết niệu ở phụ nữ mang thai. Trong một nghiên cứu trên hơn 400 trường hợp viêm thận bể thận, E. coli chiếm khoảng 70% trường hợp. Các vi sinh vật khác gây nhiễm trùng bao gồm các loài Klebsiella và Enterobacter (mỗi loại 3%), Proteus (2%) và các vi sinh vật gram dương, bao gồm cả liên cầu khuẩn nhóm B (10%).
Cũng như các bệnh nhiễm trùng mắc phải trong cộng đồng khác, tình trạng kháng kháng sinh đang ngày càng trở nên đáng lo ngại. Số lượng các bệnh nhiễm trùng do các chủng sản sinh beta-lactamase phổ rộng (ESBL) đang gia tăng. Ở một số quốc gia như Châu Phi, Ấn Độ, các tác nhân gây bệnh đường tiết niệu sản sinh ESBL rất phổ biến, ngay cả ở phụ nữ mang thai.
IV. CHẨN ĐOÁN VÀ ĐIỀU TRỊ
1. Nhiễm khuẩn niệu không triệu chứng
Chẩn đoán: Được thực hiện bằng cách phát hiện sự phát triển mạnh của vi khuẩn trong mẫu nước tiểu khi không có các triệu chứng phù hợp với nhiễm trùng đường tiết niệu. Khuyến nghị sàng lọc tất cả phụ nữ mang thai về tình trạng nhiễm khuẩn niệu không triệu chứng ít nhất một lần trong giai đoạn đầu thai kỳ. Sàng lọc nhiễm khuẩn niệu không triệu chứng được thực hiện sớm trong quá trình chăm sóc trước sinh bằng phương pháp nuôi cấy nước tiểu.
Thu thập mẫu bệnh phẩm: Chẩn đoán nhiễm khuẩn niệu không triệu chứng nên dựa trên nuôi cấy mẫu nước tiểu được thu thập theo cách giảm thiểu tối đa sự nhiễm bẩn. Thu thập nước tiểu giữa dòng (phần thứ hai của nước tiểu sau khi bỏ dòng đầu tiên). Việc đặt ống thông tiểu thường quy để sàng lọc nhiễm khuẩn niệu không được khuyến cáo do nguy cơ gây nhiễm trùng.
Tiêu chuẩn chẩn đoán: Đối với phụ nữ không có triệu chứng, nhiễm khuẩn niệu được định nghĩa chính thức là hai mẫu nước tiểu liên tiếp được lấy ra với sự phân lập cùng một chủng vi khuẩn với số lượng định lượng ≥10⁵ đơn vị tạo khuẩn lạc (cfu)/mL hoặc một mẫu nước tiểu lấy bằng ống thông với một loài vi khuẩn được phân lập với số lượng định lượng ≥10² cfu /mL. Tuy nhiên, trong thực hành lâm sàng, thông thường chỉ lấy một mẫu nước tiểu và chẩn đoán (và bắt đầu điều trị) được thực hiện ở những phụ nữ có ≥10⁵ cfu /mL mà không cần lấy mẫu cấy lại để xác nhận.
Các xét nghiệm sàng lọc nhanh như que thử, xét nghiệm enzyme, que thử thuốc thử hoặc xét nghiệm interleukin-8, không chính xác bằng nuôi cấy nước tiểu để phát hiện nhiễm khuẩn niệu không triệu chứng ở phụ nữ mang thai và không nên được sử dụng.
Điều trị: Nhiễm khuẩn niệu không triệu chứng trong thai kỳ làm tăng nguy cơ viêm thận bể thận và có liên quan đến các kết quả thai kỳ bất lợi, chẳng hạn như sinh non và trẻ sơ sinh nhẹ cân. Điều trị bằng kháng sinh làm giảm nguy cơ phát triển viêm thận bể thận và có liên quan đến kết quả thai kỳ được cải thiện. Cũng có sự giảm tỷ lệ trẻ sơ sinh nhẹ cân khi điều trị bằng kháng sinh.
Nhiễm khuẩn niệu không triệu chứng được điều trị bằng kháng sinh phù hợp với kiểu nhạy cảm của vi sinh vật phân lập được, thường là loại kháng sinh có sẵn tại thời điểm chẩn đoán.
Các lựa chọn bao gồm: betalactam, nitrofurantoin, fosfomycin, trimethoprim-sulfamethoxazole. Mặc dù trimethoprim-sulfamethoxazole thường được tránh sử dụng trong ba tháng đầu thai kỳ, nhưng nó là một lựa chọn thay thế thích hợp khi các lựa chọn khác không thể sử dụng (và là một lựa chọn tiêu chuẩn trong các tháng tiếp theo).
Thời gian tối ưu của việc sử dụng kháng sinh cho bệnh nhiễm khuẩn niệu thường điều trị trong 5 đến 7 ngày. Các phác đồ dùng một liều có thể kém hiệu quả hơn.
Fosfomycin liều đơn có tác dụng điều trị nhiễm khuẩn niệu thành công khi xác nhận được độ nhạy cảm của vi sinh vật.
2. Viêm bàng quang cấp tính
Biểu hiện lâm sàng: Viêm bàng quang là một bệnh nhiễm trùng có triệu chứng ở bàng quang. Các triệu chứng điển hình của viêm bàng quang cấp tính ở phụ nữ mang thai cũng giống như ở phụ nữ không mang thai và bao gồm khởi phát đột ngột chứng tiểu khó, tiểu gấp và tiểu nhiều lần. Xét nghiệm nước tiểu cũng thường thấy có máu và mủ trong nước tiểu. Các triệu chứng toàn thân như sốt và ớn lạnh, không xuất hiện trong viêm bàng quang cấp tính.
Chẩn đoán: Nên nghi ngờ viêm bàng quang cấp tính ở phụ nữ mang thai vì chứng tiểu khó. Mặc dù tiểu nhiều lần và tiểu gấp là những triệu chứng điển hình của viêm bàng quang cấp tính, nhưng chúng cũng thường là một thay đổi sinh lý bình thường của thai kỳ và được báo cáo bởi phụ nữ mang thai không bị viêm bàng quang hoặc nhiễm khuẩn niệu. Các biểu hiện của sốt và ớn lạnh, đau sườn hoặc đau vùng góc sườn cột sống cũng làm nghi ngờ về viêm thận bể thận. Nên thực hiện xét nghiệm nước tiểu và nuôi cấy nước tiểu ở phụ nữ mang thai bị tiểu khó mới khởi phát.
Chẩn đoán viêm bàng quang cấp tính được xác nhận bằng cách tìm thấy sự phát triển của vi khuẩn trong mẫu cấy nước tiểu. Trước khi xác nhận chẩn đoán, điều trị theo kinh nghiệm thường được bắt đầu ở bệnh nhân có các triệu chứng dai dẳng và có mủ trong nước tiểu khi xét nghiệm nước tiểu.
Cũng như ở phụ nữ không mang thai, tiểu khó ở phụ nữ mang thai có thể là kết quả của các quá trình nhiễm trùng và không nhiễm trùng khác, chẳng hạn như viêm âm đạo hoặc viêm niệu đạo. Ngoài ra, tiểu nhiều lần và tiểu gấp có thể là triệu chứng của thai kỳ bình thường khi không có nhiễm trùng đường tiết niệu.
Điều trị:
- Viêm bàng quang cấp tính
Điều trị kháng sinh đối với viêm bàng quang cấp tính ở phụ nữ mang thai thường mang tính kinh nghiệm, bắt đầu ngay khi xuất hiện các triệu chứng tiểu khó, và sau đó được điều chỉnh theo kiểu nhạy cảm của vi sinh vật phân lập được sau khi có kết quả nuôi cấy nước tiểu.
Lựa chọn phác đồ điều trị theo kinh nghiệm:
Đối với liệu pháp theo kinh nghiệm, nitrofurantoin hoặc trimethoprim-sulfamethoxazole là lựa chọn đầu tay do có hiệu trong điều trị viêm bàng quang và an toàn trong thai kỳ. Mặc dù trimethoprim-sulfamethoxazole thường được tránh sử dụng trong ba tháng đầu thai kỳ, nhưng nó là một lựa chọn thay thế thích hợp khi các lựa chọn khác không thể được sử dụng (và là một lựa chọn tiêu chuẩn trong các ba tháng tiếp theo).
Lựa chọn khác để điều trị theo kinh nghiệm bao gồm: cefpodoxime và amoxicillin-clavulanate , mặc dù beta-lactam có thể kém hiệu quả hơn đối với viêm bàng quang. Pivmecillinam từ lâu đã được sử dụng để điều trị viêm bàng quang (bao gồm cả trong thai kỳ) ở một số quốc gia châu Âu và gần đây đã được phê duyệt để điều trị viêm bàng quang ở Hoa Kỳ, nhưng kinh nghiệm lâm sàng còn hạn chế.
Việc lựa chọn giữa các kháng sinh trên được cá nhân hóa dựa trên một số yếu tố, bao gồm dữ liệu vi sinh trước đó, tiền sử dị ứng của bệnh nhân, mô hình thực hành tại địa phương, tỷ lệ kháng thuốc trong cộng đồng địa phương, tính sẵn có và chi phí.
Đối với phụ nữ được cho là có nguy cơ hoặc đã được ghi nhận nhiễm trùng do Enterobacteriaceae sản sinh beta-lactamase phổ rộng (ESBL), nitrofurantoin là một lựa chọn điều trị theo kinh nghiệm tốt và có lịch sử sử dụng lâu dài trong thai kỳ. Fosfomycin và pivmecillinam là những lựa chọn uống tiềm năng khác có thể hoạt động chống lại các chủng sản sinh ESBL.
Theo dõi: Nếu chủng vi khuẩn phân lập từ mẫu nước tiểu ban đầu kháng lại thuốc kháng sinh được lựa chọn theo kinh nghiệm và bệnh nhân vẫn tiếp tục có các triệu chứng viêm bàng quang, cần điều chỉnh phác đồ kháng sinh để nhắm vào tác nhân gây bệnh.
Cũng như việc sàng lọc lặp lại sau khi điều trị nhiễm khuẩn niệu không triệu chứng, lợi ích của việc xét nghiệm lại để đảm bảo loại bỏ hoàn toàn vi khuẩn niệu ở những bệnh nhân có triệu chứng viêm bàng quang đã thuyên giảm sau điều trị.
- Viêm bàng quang tái phát:
Phương pháp tối ưu để điều trị viêm bàng quang tái phát trong thai kỳ vẫn chưa rõ ràng. Đối với những người bị viêm bàng quang tái phát từ hai lần trở lên trong thai kỳ, chúng tôi ưu tiên điều trị dự phòng bằng kháng sinh (sau khi hoàn thành liệu trình điều trị cho đợt tái phát) trong suốt thời gian mang thai để ngăn ngừa các đợt tái phát tiếp theo.
Việc lựa chọn thuốc kháng sinh dùng để dự phòng nên dựa trên hồ sơ nhạy cảm của các tác nhân gây bệnh viêm bàng quang. Lý tưởng nhất là có thể sử dụng dự phòng hàng ngày với liều thấp nitrofurantoin (100 mg uống trước khi đi ngủ) hoặc cephalexin (250 đến 500 mg uống trước khi đi ngủ).
Tài liệu tham khảo:
1. https://americanpregnancy.org/healthy-pregnancy/pregnancy-complications/urinary-tract-infections-during-pregnancy/
2. Uptodate 2026
Người tổng hợp: DS Trần Hương Ly – Tổ Dược lâm sàng –
Khoa Dược – Bệnh viện 199